Un pacemaker, ou stimulateur cardiaque, est un petit dispositif médical implanté sous la peau, généralement dans la région pré-pectorale, juste sous la clavicule. Il est conçu pour surveiller en continu le rythme cardiaque et, le cas échéant, envoyer de faibles impulsions électriques pour stimuler le cœur afin qu’il se contracte.
Stimulateurs cardiaques (pacemaker)
Qu'est-ce qu'un Pacemaker ?
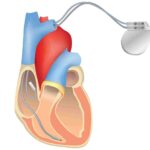

Pourquoi implanter un Pacemaker ?
L’implantation d’un pacemaker est généralement recommandée pour les personnes qui présentent des troubles de conduction cardiaque, avec une fréquence cardiaque trop lente.
Comment se déroule l'implantation d'un Pacemaker ?
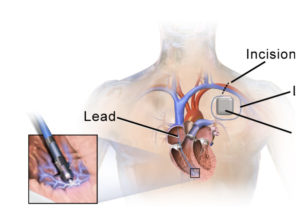
La procédure d’implantation d’un pacemaker est effectuée au bloc opératoire. Elle se déroule en différentes étapes :
- Anesthésie locale : La zone d’incision est endormie avec une anesthésie locale pour minimiser l’inconfort. Une sédation réalisée par un anesthésiste est parfois associée, mais il n’y a pas d’anesthésie générale.
- Incision : une petite incision est faite sous la clavicule pour insérer les sondes et le boîtier du pacemaker qui sera lui situé sous la peau.
- Placement des sondes : les sondes sont guidées jusqu’au cœur et fixées à la paroi cardiaque.
- Connexion au générateur : les sondes sont reliées au pacemaker, qui est inséré sous la peau.
- Test et programmation : une fois tout en place, le pacemaker est testé pour s’assurer qu’il fonctionne correctement. Il est ensuite programmé pour répondre aux besoins spécifiques du patient.
- Fermeture de l’incision : l’incision est refermée avec des sutures ou de la colle biologique.
- Un pansement compressif peut être mis en place en fin d’intervention en cas de risque de saignement.
- Surveillance : le patient est surveillé pendant une courte période pour s’assurer qu’il n’y a pas de déplacement de sondes.
Combien de sondes sont implantées et pourquoi ?
Le plus souvent deux sondes sont implantées, une située dans le ventricule droit, l’autre située dans l’oreillette droite.
En cas d’arythmie atriale cardiaque permanente un pacemaker avec une seule sonde dans le ventricule droit.
Dans certains cas une troisième sonde peut être mise en place (en cas de dysfonction cardiaque avec altération de la fraction d’éjection du ventricule gauche et de désynchronisation entre la contraction de la partie droite et de la partie gauche du cœur) dans le but de resynchroniser la contraction de la partie droite et de la partie gauche du cœur.
Complications potentielles
Les complications péri-opératoires restent rares (moins de 5%) avec un risque d’hématome de loge, de pneumothorax (décollement du poumon), d’épanchement péricardique.
Les complications à moyen et long terme sont représentées par le déplacement de sonde/dysfonctionnement de sonde, et le risque d’infection.
S’ajoute un risque de stimulation phrénique (ressentie par le patient comme un hoquet) en cas de mise en place d’une sonde de stimulation gauche pour resynchronisation.
Suivi du pacemaker
Une consultation a lieu en présentiel avec le rythmologue, généralement dans les 3 mois suivant l’implantation, pour s’assurer de la bonne cicatrisation et du bon fonctionnement du défibrillateur.
Puis un suivi une fois tous les 12 mois est classiquement assuré.
Un suivi en télécardiologie est parfois proposé en complément.
Après implantation, un petit carnet sera remis au patient, indiquant notamment la marque du pacemaker et des sondes, que vous devrez impérativement garder avec vous.
Stimulateur sans-sonde (MICRA)
Les stimulateurs cardiaques sans sonde sont apparus au début des années 2010. Ils ont l’avantage de réduire les complications liées aux sondes de pacemakers et à la loge du boîtier. Ces complications peuvent survenir lors de l’intervention d’implantation initiale (pneumothorax), à court ou moyen terme (déplacement de sonde, épanchement péricardique, infection de loge de pacemaker) ou à plus long terme chez les patients implantés depuis plusieurs dizaines d’années (fracture de sondes, occlusion du réseau veineux dans lequel chemine les sondes, plus grande susceptibilité aux infections cardiaques).
Tous les patients ne sont pas éligibles à l’implantation d’un stimulateur sans sonde. En effet, à l’heure actuelle celle-ci est réservée aux patients nécessitant un stimulateur ventriculaire uniquement, car le système n’assure pas de synchronisation entre les oreillettes et les ventricules. De plus, ils sont inadaptés en cas d’insuffisance cardiaque avec fonction ventriculaire altérée et bloc de branche (indication de resynchronisation). Ils sont préférentiellement utilisés dans certains cas particuliers (patients à haut risque infectieux, réseau veineux ne permettant pas le passage de sondes de pacemaker …).
Des études sont actuellement en cours pour valider l’efficacité de nouveaux modèles de pacemakers sans sonde fonctionnant comme des pacemakers doubles chambres, permettant ainsi de préserver une synchronisation entre les oreillettes et les ventricules.
Déroulement de l'intervention
L’intervention se déroule sous anesthésie locale au bloc opératoire. Après une ponction dans le pli de l’aine, un introducteur est placé dans la veine fémorale droite permettant de monter une gaine spécifique jusque dans la partie droite du cœur. Le stimulateur sans sonde est ensuite placé à l’intérieur du ventricule droit où il reste fixé au muscle cardiaque à l’aide d’un système de fixation spécifique. Après des tests électriques permettant de vérifier que tout marche bien, le dispositif est définitivement largué. Un pansement compressif est mis en place jusqu’au lendemain au niveau du pli de l’aine afin d’éviter les saignements.
Suites post-opératoires
La sortie s’effectue le lendemain de l’intervention après la réalisation d’une radiographie thoracique et une dernière vérification des paramètres électriques. Un suivi en consultation spécifique avec un rythmologue est effectué à trois mois puis une fois par an minimum.